發展史及現狀
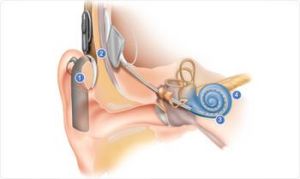
人工耳蝸是一種電子裝置,由體外言語處理器將聲音轉換為一定編碼形式的電信號,通過植入體內的電極系統直接興奮聽神經來恢復、提高及重建聾人的聽覺功能。近二十多年來,隨著高科技的發展,人工耳蝸進展很快,已經從實驗研究進入臨床套用。現在全世界已把人工耳蝸作為治療重度聾至全聾的常規方法。人工耳蝸是目前運用最成功的生物醫學工程裝置。
人工耳蝸的發展歷史可以追溯到1800義大利Volta發現電刺激正常耳可以產生聽覺。1957法國Djourno和Eyries首次將電極植入一全聾病人的耳蝸內,使該病人感知環境聲獲得音感。60-70年代,歐美等國的科學家也成功地通過電刺激使耳聾病人恢復聽覺。通過人和動物模型的研究發現,電刺激誘發出的聽覺的特點和需要解決的問題,如:動態範圍窄,響度增長陡峭及時閾音調識別差等。1972美國House-3M單通道人工耳蝸成為第一代商品化裝置。從1972年至80年代中期共有1000多名使用者。上世紀70年代,奧地利科學家DI Dr. Ingeborg和Prof. Dr. Erwin Hochmair在維也納科技大學從事電信號刺激神經纖維和聲音處理技術的基礎研究。1977年12月16日,維也納大學醫院耳鼻喉頭頸外科醫生Kurt Burian教授成功植入了由Hochmair夫婦研發的世界上第一個多通道人工耳蝸。現在世界上主要的耳蝸公司是奧地利的MED-EL、美國的AB公司和澳大利的Cochlear。
至2010年初,全世界有十幾萬聾人使用了人工耳蝸,其中半數以上是兒童。多道人工耳蝸植入在我國開展已經開始於1995年,這項技術已經較為成熟。隨著人工耳蝸植入工作的開展,病例數量的增加,適應證範圍的擴大,一些特殊適應症的耳聾病例的人工耳蝸植入的療效和安全性也得到了證實,使人工耳蝸植入的適應證進一步擴大。例如:術前完全沒有殘餘聽力患者的人工耳蝸植入;內耳畸形和耳蝸骨化病例的人工耳蝸植入;合併慢性中耳炎患者的人工耳蝸植入;小齡耳聾患者的人工耳蝸植入;高齡耳聾患者的人工耳蝸植入。
人類獲得正常的語言不僅需要正常的聽力,還需要聽覺語言中樞的正常發育,這就是為什麼成人語前聾患者即使植入了人工耳蝸,他們可以聽到聲音,但是卻不能聽懂語言及講話。研究表明人類的聽覺語言中樞在5歲左右就發育完成,成人語前聾患者,他們在語言發育前就發生了耳聾,失去了聽覺語言中樞正常發育的機會,他們的聽覺語言中樞失去了可塑性,因此這些患者即使接受了人工耳蝸植入,他們僅僅能夠聽到聲音,無法獲得正常的語言。對於語前聾患者的最佳植入年齡是5歲之前。
對於成人語後聾患者,他們的耳聾原因可能是突發性耳聾、藥物性耳聾或先天性內耳畸形基礎上的遺傳性遲發性耳聾(大前庭導水管綜合徵)等。這些成年耳聾患者在耳聾之前,他們曾經有正常的聽力,並且獲得了正常的語言,其聽覺語言中樞得到了充分的發育,因此稱這些耳聾患者為成人語後聾患者。成人語後聾患者是最佳的人工耳蝸植入適應證之一,這類耳聾患者聽覺語言中樞在耳聾之前得到了正常的發育,他們在接受了人工耳蝸植入後,重新獲得了聽力,能夠喚起他們過去對語言的記憶,因此這類患者能夠在較短時間內恢復語言能力。對於成人語後聾患者來說,一個重要的問題是耳聾後儘早植入人工耳蝸,會很快喚起他們過去對語言的記憶,獲得更好的語言效果。如果耳聾時間很長,患者對過去語言的記憶會淡忘,導致人工耳蝸植入效果的下降。目前老年耳聾患者的人工耳蝸植入問題越來越受到關注,老年耳聾患者多數為語後聾患者,他們耳聾的原因除上述原因外,更多的是由於老年性的漸進性的聽力減退,直至使用助聽器無效。隨著社會經濟的發展,人口壽命的延長,老年人的生活質量也更多的受到社會、家庭的關注。恢復老年人的聽覺語言能力,能增進他們的語言交流能力,改善他們的心理狀態,使老年人獲得自信,大大提高他們的生活質量。老年耳聾患者在接受人工耳蝸植入後,能夠獲得很好聽力語言效果。事實上這項工作在美國和歐洲早已開展,例如在美國愛荷華大學(UniversityofIowa)醫院人工耳蝸中心,相當一部分人工耳蝸植入者是老年耳聾患者,這些老年人工耳蝸植入者的生活自理能力,交流能力得到了大大的提高,例如沒有植入人工耳蝸前,他們不敢開車,而接受人工耳蝸植入後,他們能獨自開車去往超市、醫院等。
言語處理方案
70年代末,美國猶他大學研製成第一個成為商品的多道耳蝸植入裝置,其語音處理器將聲音分成4個不同頻道,然後對每個頻道輸出的模擬信號進行壓縮以適應電刺激窄小的動態範圍。該言語處理方案被稱為模擬壓縮(compressedanalog,CA)。
80年代初,澳大利亞墨爾本大學研製成具有22個蝸內環狀電極的Nucleus耳蝸植入裝置。Nucleus的語音處理器的設計思想是提取重要的語音特徵,如基頻和共振峰,然後通過編碼的方式傳遞到相對應的電極。Nucleus處理器的特點是雙相脈衝,雙極(bipolar)刺激,分時刺激不同電極且刺激頻率不超過500Hz。語音處理方案從最初的只提取基頻和第二共振峰(F0F2)信息,到加上第一共振峰的WSP處理器(F0F1F2),F0F1F2加上3個高頻峰的多峰值(multipeak)處理器,到目前的只抽取22個分析頻帶中的任何6個最高能量頻率信息的譜峰值(speatralpeak)處理器。
美國Wilson等研究的連續間隔採樣(continuousinterlevedsampling,CIS)語音處理器。與Nucleus的特徵提取設計思想相反,CIS處理器儘量保存語音中原始信息,僅將語音分成4~8頻段及提取每頻段上波形包絡信息,再用對數函式進行動態範圍壓縮,和用高頻雙相脈衝對壓縮過的包絡進行連續採樣,最後將帶有語音包絡信息的脈衝串間隔地送到對應的電極上。從信息含量角度看,CIS和CA處理器基本上一樣,但CIS的優點是避開了由於同時刺激多個電極帶來的電場互擾問題。雖然CIS和Nucleu都使用雙相脈衝間隔刺激,但它們有如下兩個不同的地方:第一,CIS的每個電極都用高頻(800~2000Hz)脈衝串進行恆速和連續的刺激,即使在無聲時也一樣,只不過其脈衝幅度降到閾值水平;第二,CIS的分析頻帶和刺激電極的數目一致,目前CIS語音處理方案已被世界多數耳蝸植入公司廣泛採用,並且在此基礎上又作出新的改進。如美國ABC公司推出S系列處理方案,澳大利亞Nucleus公司推出CI24M型24通道裝置的ACE方案及奧地利MEDEL公司推出的快速CIS方案等。
植入術適應證
語前聾患者
(1)雙耳重度或極重度感音神經性聾兒童的聽力損失範圍在1kHz及更高頻率的聽閾在90dB以上。對於術前無殘餘聽力者,需要進行助聽器聲場測聽,以幫助確定殘餘聽力,必要時進行電刺激聽性腦幹誘發電位(EABR)檢查。
(2)病因原因不明、先天性、遺傳性、藥物性、腦膜炎後聽力損失,病變部位定位於耳蝸;聽神經病患者病變部位定位於耳蝸,需要進行術前EABR檢查,估計病變部位,鑒於目前從醫學角度對聽神經病認識的限制,需向患兒家長告知特殊的風險。對於多數內耳畸形,包括Mondini畸形、共同腔畸形、大前庭導水管畸形仍然是人工耳蝸植入的適應證,需向患兒家長告知特殊的風險以及家長具有合理的期望值。
(3)耳聾發生時間對於新近發生的聽力下降,需要觀察至少3個月以上聽力變化穩定。
(4)最佳年齡應為12個月~5歲;受到腦聽覺、言語可塑性的限制,應該儘早植入人工耳蝸。
大於5歲的兒童或青少年需要有一定的聽力語言基礎,自幼有助聽器配戴史和聽力或語言訓練史。助聽器無效或效果很差,是指在最好助聽聆聽環境下開放短句識別率≤30%或雙字詞識別率≤70%。
(5)助聽器選配後聽覺能力無明顯改善配戴合適的助聽器,經過聽力康復訓練3~6個月後聽覺語言能力無明顯改善。
(6)具有正常的心理智力發育。
(7)家庭和(或)植入者本人對人工耳蝸有正確認識和適當的期望值。
(8)有聽力語言康復教育的條件。
(9)無手術禁忌證。
語後聾患者
(1)雙耳重度或極重度感音神經性聾成人的聽力損失範圍在1kHz及更高頻率的聽閾在70dB以上。對於術前無殘餘聽力者,需要進行助聽器聲場測聽,以幫助確定殘餘聽力,必要時進行EABR檢查或鼓岬電刺激的心理物理學測試。
(2)各年齡段的語後聾患者高齡人工耳蝸植入候選者需要有對人工耳蝸有正確認識和適當的期望值。
(3)耳聾發生時間對於新近發生的聽力下降,需要觀察至少3個月以上聽力變化穩定。
(4)助聽器選配後言語識別能力無明顯改善。
(5)具有正常的心理、精神狀況及患者對人工耳蝸有正確認識和適當的期望值。
(6)無手術禁忌證。
入術的禁忌證
絕對禁忌證
(1)內耳嚴重畸形病例,如Michel畸形或耳蝸缺如;
(2)聽神經缺如;
(3)嚴重的精神疾病;
(4)中耳乳突化膿性炎症尚未控制者。
相對禁忌證
(1)伴隨疾病導致全身一般情況差。
(2)不能控制的癲癇。
(3)腦白質病變患者不作為人工耳蝸植入的禁忌證,但是需向患兒家長告知特殊的風險以及家長具有合理的期望值。
(4)分泌性中耳炎和膠耳並非手術禁忌證。慢性中耳炎伴有鼓膜穿孔者,如果炎症得到控制,可選擇一期或分期手術。
術前評估
病史採集
通過病史採集和檢查了解發病原因。耳科病史的採集重點應放在耳聾病因和發病的過程,應了解患者的聽力史、耳鳴與眩暈史、耳毒藥物接觸史、噪聲暴露史、全身急慢性感染史、耳科疾病既往史、發育因素(全身或局部的發育畸形、智力發育等)、耳聾家族史、助聽器配戴史和其他原因,如癲癇、精神情況等。耳聾患兒還應包括:母親妊娠史、小兒出生史、小兒生長史、言語發育史等。
還應了解患者的語言能力(如發音特點、構音清晰度)和語言理解力及交流能力(如口頭、唇讀、手語、書面、猜測等)。
耳科學檢查
包括耳郭、外耳道、鼓膜和咽鼓管等。
(1)聽力學檢查①主觀聽閾測定6歲以下小兒可採用小兒行為測聽法,包括行為觀察測聽法、視覺強化測聽法和遊戲測聽法;②聲導抗測定包括鼓室壓曲線和鐙骨肌反射;③聽性腦幹反應(ABR)40Hz相關電位(或多頻穩態誘發電位);④耳聲發射(瞬態誘發耳聲發射或畸變產物耳聲發射);⑤言語測聽言語聽閾測試為語察覺閾和語識別閾;言語識別測試包括言語測試詞表和小兒言語測試詞表;⑥助聽器選配需有專業聽力師進行助聽器選配,一般需要雙耳配戴,選配後要做助聽聽閾測試和言語識別測試,再行聽覺語言訓練3~6個月;⑦前庭功能檢查(有眩暈病史者);⑧鼓岬電刺激試驗測試包括閾值、動態範圍、頻率辨別、間隔辨別和時程辨別等心理物理學檢查。
(2)聽力學評估標準①語後聾患者雙耳純音氣導聽閾測定>80dBHL(0.5、1、2、4kHz的平均值,WHO標準)。如果好耳的有助開放短句識別達不到30%,而聽力損失大於或等於75dB也可以考慮使用人工耳蝸[見美國食品與藥物管理局(FDA)的補充標準];②語前聾患者對於嬰幼兒需要進行多項客觀測聽檢查和行為測聽後進行綜合評估,包括:ABR檢查聲輸出時無聽覺反應(120dBSPL);40Hz相關電位檢測2kHz以上頻率最大聲輸出時無反應,1kHz以下頻率>100dB;多頻穩態測聽2kHz以上頻率105dBHL無反應;畸變產物耳聲發射雙耳各頻率均無反應;有助聲場測聽2kHz以上頻率聽閾未進入聽覺語言區(香蕉圖),言語識別率(雙字詞)得分低於70%,確認患兒不能從助聽器中得到有效幫助;③對於沒有任何殘餘聽力的患者如鼓岬電刺激有明確聽性反應者仍可考慮行耳蝸植入手術。若鼓岬電刺激沒有聽性反應者應向患者或家長說明情況,並讓患者及家屬應考慮手術風險。
影像學評估
影像學檢查是選擇患者至關重要的檢查,應常規做顳骨薄層CT掃描、耳蝸三維重建及內耳道磁共振檢查,必要時做頭顱磁共振檢查。
語言能力評估
對有一定語言經驗或能力的患者應做言語能力評估(語言結構和功能),包括言語清晰度、辭彙量、理解能力、語法能力、表達能力和交往能力;對於小於3歲、不合作的小兒,採用“親子遊戲”錄像觀察的方法進行評價,以此判斷患者現階段的語言能力狀況。
心理、智力及學習能力評估
對缺乏語言能力的3歲以上的兒童可選希內學習能力測驗,3歲以下者可選用格雷費斯心理發育行為測查量表。對疑有精神智力發育遲緩(希內學習能力評估智商