政策發布
衛生部強烈要求在公立醫院改革中取消藥品加成
 藥價上漲圖
藥價上漲圖 2009年1月12日,衛生部新聞發言人毛群安在例行新聞發布會上表示:“從研究醫改方案開始,衛生部就強烈要求在這次公立醫院改革中必須取消藥品加成,取消以藥養醫的機制。”
毛群安說,衛生部已經對2009年衛生系統深化醫藥衛生體制改革的幾項重點工作進行了全面的部署,其中包括公立醫院改革試點,衛生部也正在按照國務院的要求對試點方案進行進一步的論證。在整個方案公布之後,衛生部將選擇一些基礎條件比較好,有代表性的地區進行公立醫院改革的試點。
毛群安指出,衛生部強烈要求在公立醫院改革試點中取消藥品加成的政策,原因之一就是要解決老百姓反映強烈的看病貴的問題。
“藥品加成的政策曾經對保障醫療機構正常的運行發揮了非常重要的作用。但是近幾年來,這項政策誘發了醫療機構,特別是個別的醫務人員在醫療活動中開大處方、開貴藥的情況,給患者增加了經濟負擔。”毛群安說,我國的藥費占到整個醫療費用的一半以上,而其他國家藥品費用占的比例一般是在20%上下。“減輕老百姓看病的經濟負擔,一定要在藥品費用問題上下足功夫。”
衛生部部長陳竺在此前的全國衛生工作會上指出,取消藥品加成政策,醫院由此減少的收入或形成的虧損,通過增設藥事服務費、調整部分技術服務收費標準和增加政府投入解決。
對此,毛群安表示,增設藥事服務費的目的是考慮在取消藥品加成政策之後,在公立醫院改革中要充分調動醫務人員的積極性,引導醫務人員鑽研醫療業務,體現醫務人員的勞動價值。“因為醫務人員在醫療過程中,要對其所開具的處方承擔責任,要對藥品知識有全面的了解,對醫務人員的這一勞動應給予價值的體現。”
毛群安還指出,公立醫院的改革是一個比較複雜的任務。過去的經驗教訓表明,對於公立醫院的改革不能是單一的政策,必須系統的、全方位的設計醫院的經濟運行政策。
2017年3月22日,《北京市醫藥分開綜合改革實施方案》正式發布。4月8日起,北京所有公立醫療機構都將取消掛號費、診療費,取消藥品加成,設立醫事服務費。同時,435項醫療服務價格將規範調整。
此次醫改核心內容共有3項,分別是:取消藥品加成和掛號費、診療費,設立醫事服務費;實施藥品陽光採購,降低藥品採購價格;規範基本醫療服務項目,實施有升有降的調整。
此次醫改,全部取消藥品加成(不含中藥飲片)和掛號費、診療費,設立醫事服務費,所有藥品實行零差率銷售。
北京市醫保基金將醫事服務費整體納入城鎮職工基本醫療保險、城鄉居民基本醫療保險、生育保險和工傷保險報銷範圍內。門診醫事服務費實行定額報銷,參保人員發生的醫事服務費按規定報銷。
不同級別的醫院、醫生,醫事服務費及報銷金額均有不同,具體標準如下:
本次改革,對435個醫療服務項目價格進行規範調整。
這些項目具體包括:
綜合醫療服務類(床位、護理等)125項,占28.7%;
影像學診斷類(CT、核磁等)185項,占42.5%;
中醫醫療服務類(針灸、推拿等)96項,占22.1%;
臨床手術治療類(闌尾切除術等)26項+臨床物理治療類(放療等)3項,占6.7%。
上調項目:
床位、護理、一般治療、手術、中醫等體現醫務人員技術勞務價值項目價格。
如普通床位費從現行28元調整為50元,二級護理從7元調整為26元,闌尾切除術從234元調整為560元,針灸從4元調整為26元等。
降低:
CT、核磁等大型設備檢查項目價格。
如頭部CT從180元降低到135元,核磁從850元降低到400-600元,PET/CT從10000元降低到7000元。並通過配套取消藥品加成和藥品陽光採購降低了藥品價格(平均降幅在20%左右)。
具體實施
2012年4月18日。國務院辦公廳印發《深化醫藥衛生體制改革2012年主要工作安排》的通知,2012年公立醫院改革將取消藥品加成。此舉有望破除起源於上世紀50年代的“以藥補醫”的醫療體制。百姓看病貴、吃藥貴、檢查貴等看病難問題或將得到解決。
據悉,公立醫院改革試點方案已“獲批”,計畫於2012年4月內公布,其中兩家醫藥分開試點醫院分別是友誼醫院和朝陽醫院。
市醫管局相關負責人表示,醫管局將指導、檢查醫院的實施情況,監測試點醫院醫藥分開後的動態變化,協調相關部門落實和調整配套政策,達到取消以藥補醫的目標。
國務院醫改辦公立醫院組和政策組負責人傅衛指出,公立醫院體制機制改革不斷取得突破。在破除以藥補醫方面,3077家縣級公立醫院、446家城市公立醫院取消了全部藥品加成,江蘇、浙江、福建、安徽、四川、陝西、寧夏等7個省份已經在全部縣級公立醫院取消藥品加成。21個省份的224個地市按照“總量控制、結構調整、有升有降”的原則,對醫療服務價格進行了調整。
他表示,各地通過取消藥品加成、調整醫療服務價格、增加政府投入,以及醫院節約運行成本等綜合措施,推動構建科學補償機制。
——在藥品耗材集中採購方面,各地按照《國務院辦公廳關於完善公立醫院藥品集中採購工作的指導意見》要求,正在研究制訂新一輪藥品集中採購方案,按要求將於今年11月中下旬統一實施。江蘇省對國家規定的十大類高值醫用耗材全部進行集中採購,青海省將公立醫院全部藥品、醫用耗材納入省級集中採購範圍,有效降低藥品、耗材採購價格,為調整醫療服務價格留出空間。
——在管理體制方面,安徽、廣東、河南、內蒙古等省份在縣級成立了政府領導牽頭的縣級公立醫院管理委員會,合理界定政府作為出資人的舉辦監督職責和醫院作為事業單位的自主運營管理許可權。試點城市還在理順政府和公立醫院關係、構建法人治理結構、下放微觀管理許可權方面進行了多種形式的探索。
——在人事分配製度方面,各試點地區積極推行定崗定編不固定人,建立靈活用人機制,落實醫院用人自主權。海南、福建等地在這些方面探索了一些好的做法。同時各地還探索建立符合行業特點的薪酬制度,鼓勵多勞多得、優績優酬,分配製度改革的激勵作用開始顯現。
——在醫保支付制度改革方面,各地普遍在醫保總額控制基礎上,推進按病種、按人頭、按服務單元、按床日等支付方式改革。雲南省玉溪市、祿豐縣探索實行按疾病診斷組付費(DRGs),河南宜陽、武陟、息縣推行新農合按病種付費,在控制醫療費用、規範服務行為等方面取得積極成效。
產生影響
藥價可能更高
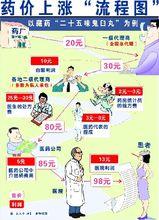
粵衛生廳某負責人稱,廣東將在上述三市開展醫改試點,取消公立醫院15%的藥價加成。具體實施方案有望於2008年底前出台。
其中,深圳試點初定在福田區,韶關初定在乳源縣人民醫院、乳源縣婦幼保健院、乳源縣中醫院等3家醫院試點,湛江初定在廣東醫學院附屬醫院、湛江市中心人民醫院、農墾醫院等3家醫院試點,主要為二級醫院。
目前國家對藥品價格實施最高零售價管理,同時規定醫療機構藥品加價率為15%。這個比例出自國家發改委2006年發布的《關於進一步整頓藥品和醫療服務市場價格秩序的意見》,規定“縣及縣以上醫療機構銷售藥品,以實際購進價為基礎,順加不超過15%的加價率作價。”
在具體執行中,各地制定了明確細則,部分省市要求醫院售藥以500元為線:單價為500元以下的藥品加成15%;單價超過500元的只加價75元。由此,大多數醫院能夠保持加價率低於15%。
有醫院人士指出,目前藥品收入占醫院收入的一半以上,二級以下醫院這個比例更高。取消15%藥價加成如果不輔以合適的補貼措施,醫院不僅是“少賺”,更可能帶來的結果是“巨虧”。
廣東省衛生廳有關負責人介紹,藥價加成取消後,醫院的損失將通過兩個渠道彌補,除各級政府加大補貼,還將適當提高醫務人員勞務技術價格,如專家診金、手術費等,更好地體現醫務人員的勞動價值。
在“以藥養醫”體制下,15%加成的結果是醫院趨向採購高價藥,藥價基數大,加成絕對值就大,醫院賺取的利潤就更多。而由加成產生的費用最終分攤到患者,就出現了藥價虛高和看病貴、看病難的社會性問題。
取消加成就能降低藥價嗎?即將試點的改革是否為解決問題的有效手段?採訪中專家普遍認為,醫藥不分開,不解決“以藥養醫”問題,醫改就僅是“藥改”,看病貴、看病難還是解決不了。
實際上,取消藥品加成,醫藥利益鏈還是沒有切開,醫院和醫生收入問題仍未解決。南方醫院院長耿仁文表示:“15%並不是醫院能從獲得的收入,藥品在醫院的儲運、配置也產生費用,直接間接支出可能高於藥價15%,而且核算相當困難。”藥品儲存和管理會產生附加價值,用藥過程必須有醫生、藥師等密切配合,這些環節的投入並不會隨15%的取消而減少,必將影響醫院的實際收益。
更為關鍵的是,大部分醫院甚至沒法弄清取消15%後醫院的經濟狀況到底如何。政府補貼可能根本解決不了。
九州通集團執行董事劉兆年分析,取消15%加成,在不同情況下可能出現幾種結果。第一種情形是,取消15%加價率但醫院“賣藥”情況依然存在,那么實際的加成就由醫院把握。在國家最高零售價範圍內,醫院自選品種,不同品種加價率可能是10%,也可能是20%甚至50%。在此情形下可能出現兩種結果。一是醫院仍趨向採購高價藥,雖然實際加價率可能不超過15%,但從中能獲取的利潤絕對值大,藥價還是“居高不下”;另一種結果是多使用低價品種,因為低價品種的加價率比高價品種大,薄利多銷,這樣的好處是能把一部分藥價降下來。
第二種情形是取消加成後實施“零差率”,政府補貼成為最現實的選擇。但這也分兩種情況:政府根據各地用藥水平實施固定比例、固定數額補貼,如此,高價藥使用越多就可能虧損越大,醫院就不會傾向採購高價藥,在用藥結構改變的同時降低患者費用;另一種可能是政府按藥品銷售量進行補貼,開藥多政府補貼就多,那又將是藥價加成的變相回歸。
“是要解決醫院管理體制和醫療資源分配,完善藥品定價制度,不是單純取消15%就能解決問題。”廣東威特曼醫藥有限公司總經理李燦輝認為。
增值成本加成率
成本加成率是市場行銷的一個概念,它是指企業一定百分比的利潤.它影響著企業單位產品的定價.
單位價格=產品單位成本*(1+成本利潤率)
P=C*(1+r);
加成定價法包括完全成本加成定價和進價加成定價。前者為蔬菜、水果的定價普遍採用,方法是首先確定單位變動成本,再加上平均分攤的固定成本組成單位完全成本,在此基礎上加上一定的加成率(毛利率)形成銷售價格。計算公式為:
商品售價=單位完全成本×(1+成本加成率)
其中,成本加成率=售價—進價/進貨成本×100%
進價加成定價是零售業(百貨商店、連鎖零售店等)流行的一種做法。其計算公式為:
商品售價=進貨價格/1—加成率
其中,加成率=(售價—進價)/售價×100%
在這兩種定價方法中,加成率的確定是定價的關鍵。一般說,加成率的大小與商品的需求彈性和公司的預期盈利有關。需求彈性大的商品,加成率宜低,以求薄利多銷;需求彈性小的商品,加成率不宜低。在實踐中,同行業往往形成一個為大多數商店所接受的加成率。
加成定價法具有計算簡單、簡便易行的優點,在正常情況下,按此方法定價可使公司獲取預期盈利。缺點是忽視市場競爭和供求狀況的影響,缺乏靈活性,難以適應市場競爭的變化形勢。特別是成本加成定價,加成率的確定僅從公司角度考慮,因而難以準確得知對應該價格水平上的市場銷售量,使固定成本費用的分攤難保其合理性。因此,主要用於那些一次性採購、事先難以確定成本的商品。
增值成本加成率就是增值部分的成本加成率。
靜態測算
通過衛生部門對405個病種的靜態測算顯示,改革後,門診患者次均費用平均降幅為5.11%,住院患者例均費用平均漲幅為2.53%。短期看,不同患者費用有升有降,不太均衡,但從長期看,通過醫療服務的調整和規範,最終是讓百姓受益。
常見病、慢性病患者費用變化方面,門診常見病、慢性病患者(如糖尿病、高血壓等),改革後門診次均醫療費用從602.44元,下降到560.30元,降低42.14元,平均降幅7%,高於門診患者次均費用降幅;住院常見病、慢性病患者(如老年性白內障、心絞痛、腦梗死、類風濕等),改革後住院例均醫療費用由24296.24元上漲到24432.98元,例均上漲138.75元,增幅0.56%,低於住院患者例均費用漲幅。
溫馨貼士
醫保報銷流程不變 社區衛生機構上門醫療納入報銷
市人社局明確,改革實施後,參保人員就醫報銷流程保持不變。也就是說,本市參保人員在定點醫療機構就醫時,仍執行持卡就醫實時結算相關規定,就醫報銷流程不會發生變化。
同時,為了配合醫藥分開改革,進一步方便常見病、慢性病和老年病患者在社區就近就醫用藥,免去為開藥到大醫院往返奔波排隊的麻煩,北京市人社局推出了一系列配套措施。
其中包括增加社區定點醫療機構數量。社區定點醫療機構有1400多家,未來,這個數字還將不斷增加。北京市還鼓勵社區衛生機構開展居家上門醫療服務和建立家庭病床,發生的醫療費用醫保均按規定予以報銷。
同時,北京市明確,統一社區和大醫院醫保藥品報銷範圍,凡在大醫院能報銷的藥品,在社區也都能報銷。而高血壓、糖尿病、冠心病、腦血管病等4種慢性病患者,可享受2個月長處方報銷便利。

