簡介
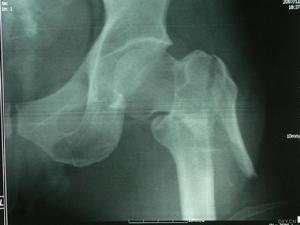 股骨轉子下骨折
股骨轉子下骨折股骨轉子骨折系指股骨頸基底至小轉子水平以上部位所發生的骨折。亦為老年人常見的損傷。由於轉子部血液循環豐富,骨折後極少不癒合,故其預後遠較股骨頸骨折為佳。股骨轉子間骨折發生部位:大、小轉子之間,其內為松質骨,是股骨幹與股骨頸的交界處,承受的剪式應力最大。股骨矩:決定了轉子間骨折的穩定性位於股骨頸、乾連線處內後方的緻密縱形骨板前緣與股骨上端前內側骨皮質的相連後緣與股骨上端外後側相連 上極與股骨頸後側骨皮質融合下極與股骨幹後內側骨皮質融合。
發病原因
常為直接暴力所致。
發病機制
單純轉子下骨折多見於年輕人,多由較大的直接暴力引起,不少病例骨折為粉碎性。而與轉子間骨折伴發的轉子下骨折可發生在骨質疏鬆的老年人,可因平地摔跌等較輕外傷引起。
轉子下骨折後,近端受臀肌,髂腰肌和外鏇肌群的牽拉而呈屈曲、外展、外鏇移位,遠端則受內收肌群和下肢重力的影響而向上、向內、向後移位。
病因與分類
間接暴力:跌倒時,身體發生鏇轉,過度外展或內收位著地;直接暴力:側方著地,大轉子直接撞擊;病理性骨折:骨的囊性病變;據股骨矩是否完整分為穩定性骨折:股骨矩完整;不穩定性骨折:股骨矩不完整。
症狀
傷後局部明顯疼痛,腫脹、急肢內收,短縮畸形,局部出血較多,常伴有失血性休克,由於外力強大,應注意多發傷及複合傷。1. Seinsheimer分型 Seinsheimer根據骨折塊的數量,位置及骨折線的形狀提出分為5型。
Ⅰ型:骨折無移位或移位<2mm。
Ⅱ型:骨折移位為兩個骨折塊。又分為3亞型,ⅡA小粗隆下橫行骨折;ⅡB螺鏇骨折,小粗隆在近側骨折塊。ⅡC螺鏇骨折,小粗隆在遠側骨折塊。
Ⅲ型:有3個骨折塊,即除粗隆下骨折外,ⅢA,尚有小粗隆骨折,ⅢB在粗隆下骨折中間有一蝶形骨折塊。
Ⅳ型:粉碎性骨折,有4個骨折塊或更多。
Ⅴ型:粗隆下骨折伴有粗隆間骨折。
2.Russell和Taylor分型 Russell和Taylor根據小粗隆的連續性和骨折線向後延伸至大粗隆累及梨狀窩,這2個影響治療因素,提出1種分型:
Ⅰ型:骨折線未後延至梨狀窩,ⅠA型骨折中,折塊和骨折線自小粗隆下延至股骨峽部區域,這一區域可有各種程度的粉碎骨塊,包括雙側皮質骨碎塊;ⅠB型骨折的多骨折線和碎塊包括在小粗隆至狹部區域。
Ⅱ型骨折,骨折線向近端延伸至大粗隆及梨狀窩,ⅡA型骨折,自小粗隆經股骨峽部延伸至梨狀窩,但小粗隆無嚴重的粉碎或較大的骨折塊;ⅡB型骨折骨折線延伸至梨狀窩,同時股骨內側皮質有明顯粉碎,小粗隆的連續性喪失。
外傷史,傷後局部明顯疼痛腫脹,伴傷肢內收、短縮畸形。骨折部出血較多,需防止失血性休克。外傷暴力較大者,應注意檢查有無多發性創傷。X線檢查,即能確診。
臨床表現和診斷
轉子區腫痛瘀斑,下肢不能活動轉子間壓痛,準子區出現疼痛,腫脹、淤斑、下肢不能活動,檢查發現轉子間壓痛,下肢外鏇畸形明顯,可達90度,有軸向扣痛,測量可發現下肢短縮。X線拍片可明確骨折的類型和移位情況。
治療
股骨轉子下骨折的治療,可分為保守治療和手術治療。常用的保守治療方法是患肢股骨髁上牽引。股骨近端均為強大的肌群包繞,骨折後骨折端受肌肉牽引而發生明顯畸形。骨折近端在內收肌、外鏇肌及髂腰肌作用下呈屈曲、內收、外鏇。骨折遠端在外展肌作用下呈外展,在重力作用下輕度外鏇。在所有肌肉收縮作用下骨折端出現明顯短縮畸形。牽引治療可以控制短縮,但對於其他畸形則難以矯正。另外,牽引時患肢需置於90°/90°體位(屈髖90°屈膝90°),這在成人很不易維持。牽引治療對於明顯移位的骨折無法減小骨折間隙,因而延長癒合時間。由於留有畸形,骨折癒合後病人常存在一定症狀。主要是臀肌步態和大腿前側疼痛。骨折近端外展畸形使得大轉子頂點上移,髖關節外展肌鬆弛,從而造成臀肌步態。骨折近端的屈曲則是大腿前側疼痛的主要原因。Waddell報導非手術治療股骨轉子下骨折滿意率只有36%。因此,目前認為手術治療股骨轉子下骨折已成為主要方法。
手術治療的目的是,解剖復位或矯正所有畸形及牢固內固定。
(1)Enders針:20世紀70~80年代,許多醫師套用Enders針治療股骨轉子下骨折,由於Enders針固定強度較弱,其結果不甚滿意。Pankovich等人套用Enders針的結果顯示,癒合率100%,由於畸形需要再手術者30%。對於穩定型骨折(橫斷及蝶形型)Enders針則不足以控制鏇轉、成角及短縮。術後需加牽引維持3~6周,很大地限制了肢體活動,從而減慢了肢體的功能恢復。目前,除特殊情況外Enders針很少套用。
(2)傳統髓內針:髓內針固定的牢固程度,主要取決於髓內針與骨髓腔之間接觸的長度。股骨轉子下骨折的近端髓腔寬大,至中部逐漸變窄,再向遠端又逐漸增寬。只有髓腔最窄處與髓內針相接觸。年輕的病人,由於骨松質密度較大,傳統髓內針在股骨髓腔內尚可有較強的把持作用。而在老年人,由於骨密度下降,髓內針在較寬的髓腔內把持作用減小,常造成骨折端內翻及復發短縮。因此,傳統髓內針固定僅適用於年輕病人中的穩定型骨折。
(3)鋼板螺釘:套用一般直鋼板固定股骨轉子下骨折非常困難。由於螺釘只能橫行穿過鋼板,骨折近端的固定力臂太短,無法施行牢固固定。解決這一問題的方法是另設計一種鋼板螺釘。其特點是,螺釘或鋼板的一端經股骨頸插入股骨頭中,這樣便可使骨折近端得以充分固定。此類內固定物在鋼板與股骨頭頸的固定螺釘之間有一固定的角度。目前常用的鋼板螺釘可分為2類:①滑動加壓螺釘(Richards釘、DHS等)。②角度鋼板。
滑動加壓螺釘,對股骨粗隆下骨折可提供牢固固定。其優點是,加壓滑動螺釘為中空結構,術中先用導針定位,位置滿意後將螺釘穿過導針擰入股骨頭頸。手術操作簡易。對粉碎骨折不易復位者,可先擰入滑動加壓螺釘,然後與鋼板套管連線,鋼板固定後骨折即已復位。骨折遠端至少需要4枚螺釘固定。對不穩定型骨折,股骨頭頸部加壓螺釘不能很好地控制鏇轉,因此常需再加一枚拉力螺釘來加強固定。130°滑動加壓螺釘入點位置較低,對高位股骨轉子下骨折,其入點與骨折部位較近,穩定性降低,另外附加拉力螺釘也不易選定合適擰入位置。因此,對高位股骨轉子下骨折,多套用髁加壓螺釘(DCS)固定。由於DCS角度為95°,入點較高,另外可通過鋼板擰入1~2枚拉力螺釘至骨距部位,其固定牢固程度大大提高。
角度鋼板也是股骨粗隆下骨折常用的內固定材料。根據骨折部位的高低,可
選擇90°或130°角度鋼板(圖2)。角度鋼板在股骨頭頸中的部分呈鏟狀,較螺釘能較好地控制鏇轉。但鏟狀部分插入股骨頭頸的操作較複雜,需準確定位。另外插入前需充分開好骨窗,否則入點部分將會劈裂。由於角度鋼板為偏心位固定,與Richards釘、DHS相比,固定後鋼板上所承受的彎曲應力更大。根據骨折復位後的穩定程度常需在鋼板對側植骨,以儘快恢復鋼板對側骨骼的連續性,減少鋼板疲勞斷裂的發生。
(4)帶鎖髓內針:近年來,帶鎖髓內針日益普遍地套用於股骨轉子下骨折。其優點在於,閉合復位下操作,手術創傷小,對骨折端環境干擾小,由於中心位固定,具有良好的抗彎曲應力強度(圖3)。
常用的標準帶鎖髓內針有Zickel釘、Russell-Taylor重建釘等。Zickel釘插入股骨頭頸部位為三葉狀,通過釘桿近端孔插入並與釘桿鎖定。由於三葉釘與釘桿之間角度固定,故可有效地防止內翻畸形發生(圖4)。但Zickel釘只有近端鎖定,對於嚴重粉碎的股骨粗隆下骨折,則無法防止短縮。Russell-Taylor重建釘在近端及遠端均可鎖定。通過近端鎖定孔可向股骨頭頸擰入2枚拉力螺釘,通過遠端鎖定孔可擰入1~2枚全螺紋螺釘,有效地防止短縮並可很好地控制鏇轉。改進型Russell-Taylor重建釘(R-T Delta釘)直徑較小,可用於髓腔較小或嚴重粉碎骨折的病人。Klemm等人曾提出,根據不同骨折類型套用帶鎖髓內針的基本原則:對穩定型骨折,可用非鎖式髓內針,即遠近端均不鎖定。對位於髓腔狹窄處近端的骨折,可僅在近端鎖定。對位於髓腔狹窄處遠端的骨折,需行遠端鎖定。用於在某些情況下存在無移位的骨折塊而不易發現,有報導僅在近
端鎖定,術後常發生不同程度的短縮。因此,遠近端同時鎖定更為可靠。
術後處理:不論套用以上何種內固定材料進行固定,原則上術後第2天可允許病人進行患肢練習並離床扶拐活動。術後數天內病人應儘量不採取坐位,因此時髖部及腹股溝部分軟組織腫脹,坐位影響靜脈回流,有可能造成靜脈血栓。病人離床後患肢可否部分負重,要根據骨折類型及內固定情況而定。穩定型骨折並有牢固固定者,可準許部分負重10~15kg。不穩定型骨折,應在X顯示骨折端有骨痂連線後,開始部分負重。對套用帶鎖髓內針固定的不穩定型骨折,有人主張,在連續骨痂出現後,應將髓內螺釘取出,以恢復骨骼的負重。否則,鎖定螺釘在長期負荷下會發生疲勞斷裂。
