原因
 糞便量少原因
糞便量少原因中下段直腸惡變與肛管括約肌接近,手術時很難保留肛門及其功能是手術的一個難題,也是手術方法上爭論最多的一種疾病。中國直腸惡變發病年齡中位數在45歲左右。青年人發病率有升高的趨勢。
直腸惡變是一種生活方式病。它已在惡變症排行榜中躍居第二位了。在南寧,直腸惡變的病發率越來越高,它的病死率也躍居前排。直腸惡變的發生主要與高脂低纖維飲食、不運動有關,這一飲食方式在白領中也尤為普遍。很多白領對一、兩天不排便並不在意,認為沒什麼大不了。但是便結在腸子裡,就變得愈益乾結艱澀,日久損傷腸壁,導致毒素積聚、細胞病變,引發直腸惡變。
鑑別
 糞便量少
糞便量少1、便秘伴劇烈腹痛:便秘伴劇烈腹痛、腹脹及嘔吐等症狀,常提示為急性便秘。
2、便秘伴腹部包塊:便秘伴腹部包塊,可能為結腸腫瘤、腹腔內腫瘤壓迫結腸、腸結核、克羅恩病(Crohn病)或腫大的淋巴結等。腸結核為消化系統結核中最常見者。絕大多數繼發於腸外結核病,特別是空洞型肺結核。據統計,25%~50%的肺結核病人可並發腸結核。腸結核的來源主要是食入性的,由於咽下含結核桿菌的痰液而引起,偶爾可以來自被結核桿菌污染的食物,亦可來源於血源性或腹腔、盆腔其他臟器結核的直接蔓延。發病年齡多為青壯年,女性多於男性,約為1.85:1。病理上分為潰瘍型、增生型及混合型三型。
3、糞便排出過程異常:糞便排出過程異常(急迫感、排便不盡感、費力)是腸易激綜合徵的臨床診斷之一。腸易激綜合徵(irritablebowelsyndrome,IBS)為一種與胃腸功能改變有關,以慢性或復發性腹痛、腹瀉、排便習慣和大便性狀異常為主要症狀而又缺乏胃腸道結構或生化異常的綜合徵,常與胃腸道其他功能性疾病如胃食管反流性疾病(GERD)和功能性消化不良(FD)同時存在。
檢查診斷
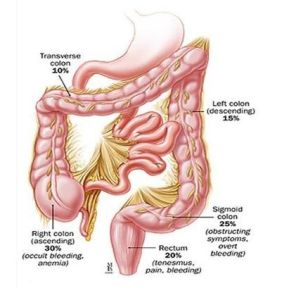 檢查
檢查約90%的直腸惡變,尤其是直腸下段惡變、僅靠指檢即可發現。但目前仍有一些醫師對可疑直腸惡變患者不作這一常規檢查,以致延誤診斷和治療。實際上這種診斷方法簡單可行,經過直腸指檢還可判斷腫塊的大小和浸潤程度,是否固定,有無腸壁外、盆腔內種植性腫塊等。
2、直腸鏡或乙狀結腸鏡檢查
直腸指檢後應再作直腸鏡檢查,在直視下協助診斷,觀察腫塊的形態、上下緣以及距肛門緣的距離,並採取腫塊組織作病理切片檢查,以確定腫塊性質及其分化程度。位於直腸中、上段惡變腫,手指無法觸到,採用乙狀結腸鏡檢是一種較好的方法。
3、鋇劑灌腸、纖維結腸鏡檢對直腸惡變的診斷幫助不大,故不列為常規檢查,僅為排除結腸直腸多發性惡變時套用。
發病率
1977年至1980年間,科研人員在浙江海寧市分兩次對30歲以上的23萬餘人群進行十五厘米腸鏡篩檢,最後檢出了4077例有腸息肉。隨後研究人員對其進行直腸鏡下摘除,並作定期腸鏡隨訪,研究人員的報告說,經過20年的腸鏡隨訪,海寧市接受篩檢人群的20年累計直腸癌發病率與死亡率分別降低為68.6%與82.4%。預防
1、紅葡萄酒具有醫學作用,一周飲用三杯以上紅酒可以降低罹患直腸癌的風險,可能是紅酒中含有的高濃度複合白藜蘆醇具有抗癌功效。2、初報發現腫瘤、息肉,都可在其癌變之前進行切除。
3、合理飲食,飲食中必須有適量的纖維素。每天要吃一定量的蔬菜與水果,可以早晚空腹吃蘋果一個,或每餐前吃香蕉1-3個。主食不要過於精細,要適當吃些粗糧。
4、適量運動,進行適當的體力活動,加強體育鍛鍊,比如仰臥屈腿,深蹲起立,騎腳踏車等都能加強腹部的運動,促進胃腸蠕動,有助於促進排便。
5、養成良好的作息習慣和排便習慣。每晚睡前,按摩腹部,養成定時排便的習慣。保持心情舒暢,生活要有規律。
6、晨起空腹飲一杯淡鹽水,配合腹部按摩或轉腰,讓水在腸胃振動,加強通便作用。每日多飲涼開水以助潤腸通便。