溶血反應
溶血(反應)hemolysis一般指紅細胞膜破壞,或出現多數小孔,或由於極度伸展致使血紅蛋白從紅細胞流出的反應。紅細胞游離液隨著溶血的同時透明度增加,呈深紅色。溶血可分為兩大類:(1)作為抗原抗體反應的一種類型而特異發生者(此時稱為免疫溶血反應immunehe-molysis)。(2)由於物理的、化學的、生物學的因素非特異性發生者。前者抗體和紅細胞結合,在其複合體上有補體結合時則發生溶血。非特異性溶血是由於機械的作用(強烈的振盪等)、加熱或凍結、游離液滲透壓的降低等物理因素或由酸、鹼、膽酸、皂角苷等化學因素所引起。此外,生物毒素如蛇毒、蓖麻毒等植物毒素、鏈球菌溶血素。等細菌毒素均可引起溶血。如果溶血現象較重則出現貧血和黃疸。呈現這種症狀的疾病即為溶血性貧血(亦稱溶血性黃疸)反應。
輸血時的溶血反應
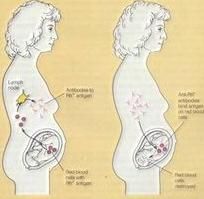 溶血反應
溶血反應典型臨床表現為輸入異型血l0~20ml後病人即感頭痛、胸痛、心前區壓迫感、全身不適、腰背酸痛、寒戰、高熱、噁心、嘔吐、臉色蒼白、煩躁不安、呼吸急迫、脈搏細速,甚至休克;隨後出現血紅蛋白尿及異常出血。若未能及時有效地糾正休克,則出現少尿、無尿等急性腎功能衰竭症狀。麻醉中的手術病人由於無主訴症狀,其最早徵象是不明原因的血壓下降、手術野滲血和血紅蛋白尿。
症狀輕者早期有時不易與發熱反應相區別,典型者根據輸血後迅速發生的上述表現多可即刻確診。當懷疑有溶血反應時應立即停止輸血,核對受血者與供血者姓名和血型,並抽靜脈血以觀察血漿色澤。溶血者血漿呈粉紅色。同時作離心塗片檢查,溶血時血清內含血紅蛋白。觀察病人每小時尿量及尿色,溶血時尿呈褐色或深褐色,作尿血紅蛋白測定可發現尿內血紅蛋白。收集供血者血袋內血和受血者輸血前後血樣本,重新作血型鑑定、交叉配合試驗及作細菌塗片和培養以查明溶血的原因。
預防
預防主要在於加強責任心,嚴格查對制度,加強採血、保存等管理,若發現血液有溶血及顏色改變應廢棄不用。此外,隨著移植醫學的發展,臨床有可能遇到AB0血型不配的移植病人如何輸血的問題,為預防該類病人的溶血反應,應掌握輸入紅細胞應與供受雙方血漿相容,輸入血漿應與供受雙方的紅細胞相容兩大原則。如受者為A型,供者為O型時,輸入紅細胞應選擇AB型。治療
治療的重點為:若懷疑有溶血反應時,應立即停止輸血,抽取靜脈血離心後觀察血漿色澤,若為粉紅色即證明有溶血。此時應進行以下治療:
①抗休克:靜脈輸入血漿、低分子右鏇糖酐或同型新鮮全血以糾正休克,改善腎血流灌注;
②保護腎功能:血壓穩定時靜脈輸注20%甘露醇(0.5~1g/kg)或呋塞米(速尿)40~60mg,必要時每4小時重複1次,直到血紅蛋白尿基本消失為止;靜脈滴注5%碳酸氫鈉250ml以鹼化尿液,促進血紅蛋白結晶溶解,防止腎小管阻塞;
③維持水電解質與酸鹼平衡;
④防治DIC;
⑤如果輸入的異型血量過大或症狀嚴重時可考慮換血治療;
⑥發生少尿、無尿時按急性腎功能衰竭處理。
延遲性溶血反應(delayedhemolytictransfusionreactions,DHTRS)多發生在輸血後7~14天,主要由於輸入未被發現的抗體致繼發性免疫反應造成。臨床主要表現為不明原因的發熱和貧血,黃疸、血紅蛋白尿也常見。一般症狀並不嚴重,經對症處理都可痊癒。近年,DHTRS被重新重視主要是由於它可引起全身炎症反應綜合徵(systemicinflammatoryresponsesyndrome,SIRS),臨床表現有體溫升高或下降,心律失常,白細胞溶解及減少,血壓升高或外周阻力下降甚至休克、呼吸衰竭、ARDS致多臟器功能衰竭等,應引起臨床注意,一般可通過置換性輸血治療。
新生兒溶血症
新生兒溶血症是指母嬰血型不合,母血中對胎兒紅細胞的免疫抗體IgG通過胎盤進入胎兒血液迴圈,發生同種免疫反應而引起的貧血。什麼情況下會發生溶血?
對常見的ABO血型不合來說:第一種情況為:母O型,胎兒A或B型;第二種情況為:母A或B型,胎兒B、AB型或A、AB型,其中前一種情況多見,後一種情況少見。對於Rh血型系統:當母Rh陰性,胎兒Rh陽性時,會發生溶血。
ABO血型不合可見於第一胎,臨床溶血症狀較輕,個別較重。Rh血型不合在我國較少見,第一胎不發病,臨床表現的症狀較為嚴重。
新生兒溶血如及早診斷治療,治癒率較高,比較少遺留神經系統後遺症,未及時診斷治療者,可發生嚴重併發症核黃疸則會遺留智力低下、聽覺障礙、抽搐等神經系統後遺症。故及早診斷、治療是關鍵。
護理措施
1.立即停止輸血,保留余血;採集患者血標本重做血型鑑定和交叉配血試驗;2.安慰患者;
3.口服或靜脈滴注碳酸氫鈉,以鹼化尿液,防止或減少血紅蛋白結晶阻塞腎小管;
4.雙側腰部封閉或用熱水袋敷雙側腎區,防止腎血管痙攣,保護腎臟;
5.密切觀察生命體徵和尿量,並記錄。
6.認真做好血型鑑定和交叉配血試驗;輸血前認真查對,杜絕差錯;嚴格執行血液保存規則,不可使用變質血液。
症狀體徵
1、ABO血型不合多於生後第二天出現黃疸,4-5天達高峰,以中度為主,少數為重度。Rh血型不合多於24小時內出現黃疸,2-3天達高峰,多為重度黃疸。
2、伴有不同程度的貧血。
3、呼吸急促,心跳加快,肝脾腫大。
4、黃疸嚴重者可有拒食、反應差、尖叫、角弓反張、驚厥等核黃疸症狀。
診斷依據
1、母親有過流產、死胎、輸血史,或兄姐患過新生兒溶血病者,母嬰血型不合,尤其母為O型者。
2、新生兒先天性水腫,面色蒼白,生後數小時至36小時內出現黃疸,呈進行性加重,呼吸急促,心跳增快,肝脾腫大。
3、黃疸嚴重者可出現嗜睡、尖叫、反應差、角弓反張、驚厥等核黃疸症狀。
4、血像異常。
5、膽紅素升高。
6、母嬰血型不合,抗人球蛋白試驗或三項試驗(改良直接法、抗體釋放法、游離抗體試驗)陽性可確診。
治療原則
1、防治嚴重貧血和心力衰竭。
2、降低間接膽紅素,預防核黃疸。
3、保證供給正常營養。
4、控制感染,忌用磺胺藥、氯黴素、新生黴素。
5、嚴重貧血者可輸血。
細胞生活學相關知識
| 細胞生物學(cell biology)是研究細胞結構、功能及生活史的一門科學。細胞生物學由Cytology發展而來,Cytology是關於細胞結構與功能(特別是染色體)的研究。細胞生物學是以細胞為研究對象,從細胞的整體水平、亞顯微水平、分子水平等三個層次,以動態的觀點,研究細胞和細胞器的結構和功能、細胞的生活史和各種生命活動規律的學科。 |