股靜脈穿刺插管在急診情況下,可用於粗徑短導管快速輸液搶救,也是臨床常用的深靜脈置管方法之一。
適應症與禁忌證
㈠適應證
參閱鎖骨下靜脈穿刺術。
㈡相對禁忌症
1、下肢靜脈血栓者。
2、參閱鎖骨下靜脈穿刺術。
股靜脈解剖特點
管及股三角,終於腹股溝韌帶中點稍內側的後方,再向上即移
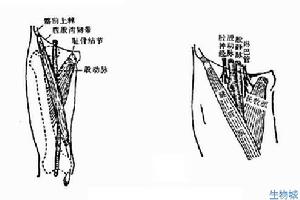 股靜脈解剖圖
股靜脈解剖圖深血管相隔。在股三角的下部,股靜脈仍然位於股動脈的後方,
緊位於股深靜脈的前方。至股三角的上部,股靜脈即轉至股動
脈的內側,至腹股溝韌帶下方約3~4cm處進入股鞘,在腹股溝韌帶下股神經居外、股動脈居中、股靜脈居內。偶見變異是股靜脈在股三角內位於股動脈的前方或外側。股靜脈在股深靜脈匯入處以上有1個瓣膜,少數有2個,在股深靜脈匯入處以下也常有1或多個瓣膜,瓣一般為2葉,有的為3葉。
股靜脈穿刺
㈠置管前準備
 備皮刀
備皮刀1、穿刺部位備皮。
2、遵照醫囑,穿刺前進行病人教育。病人或家屬簽署置管同意書。
3、無菌貼膜、縫合包或中心靜脈穿刺包、10ml注射器、肝素鹽水、生理鹽水、輸液器。常規消毒用品、肝素帽或可來福接頭、止血帶、無菌手套。
4、接可來福前先排氣,連線時使螺鏇口吻合即可,勿用力過大,避免損傷連線器,致使出現裂縫,導管堵塞。
㈡穿刺部位
可選用任一側股靜脈,但因右側股靜脈與下腔靜脈連線處夾角小,更常選用,如為右利手者操作選右側股靜脈插管更順手。
觸診股動脈最明顯點,可採用雙指法即食指與中指分開觸診股動脈,可確定股動脈位置及走行。股靜脈位於股動脈內側0.5~1cm,腹股溝韌帶下方2~3cm處作為穿刺點。
㈢操作步驟
1、病人仰臥位,膝稍曲,髂關節外鏇外展45°。
2、穿刺點:一般多選用右側,與皮膚呈30°~45°經選定穿刺點,針尖指向正中線上的肚臍進針。
3、靜脈穿刺。套用一次性中心靜脈導管包內自帶的穿刺針穿刺靜脈,
 股靜脈穿刺手術
股靜脈穿刺手術4、見靜脈回血後,將針頭略推進,以免在呼吸或活動時針尖脫出血管之外。
5、左手固定穿刺針,右手持導絲推送架置入導絲。
6、固定導絲,退出穿刺針。
7、沿導絲置入血管鞘,擴張穿刺通道後退出。
8、沿導絲置入中心靜脈導管,退出導絲。
9、用低濃度肝素液沖洗導管(先回抽血液,排盡空氣),與可來福接頭連線。
10、連線輸液系統及導管,用專用固定器固定導管並將其與皮膚縫合固定,用無菌貼膜保護穿刺點。
11、局部壓迫(建議選用日用袋裝食鹽500g)24h。
護理觀察
㈠留置過程中觀察
1、導管定位:建議在連通輸液系統之前,在床旁X線下對導管頭部的位置進行定位。
2、穿刺點有無出血。
3、穿刺點部位有無紅腫或血腫。
4、病人有無不適感,如頭痛、胸悶、呼吸困難等。
5、穿刺點有無液體滲出或水腫。
6、穿刺點周圍有無疼痛或硬結
7、體溫有無變化(體溫是中心靜脈留置過程中監測感染的重要指征)。
8、液體輸入狀況。
9、導管有無脫出。
㈡操作後記錄
1、穿刺後記錄
⑴導管型號。
⑵導管長度與內徑寬。
⑶外露段的長度。
⑷選擇穿刺血管。
⑸導管放置時間。
⑹放置過程。
⑺放置時出現的任何情況。
⑻導管留置在左側或右側。
2、留置中記錄
⑴心臟及肺部情況。
⑵導管留置狀況(有無併發症)。
⑶輸液狀況。
⑷換膜時間。
⑸體位變動對輸液有無影響。
⑹解決方法。
⑺備註。
㈢導管的護理
1、導管固定
用10x12cm透明膜固定導管,將固定器須用貼膜貼住。
2、封管
建議用20ml肝素鹽水封管,每ml鹽水含肝素50U~100U。24小時不輸液,早晚各封一次。
3、更換貼膜
更換貼膜時應按常規消毒穿刺點,在操作後第一個24小時後更換貼膜,以後每3天或每周更換一次(與使用貼膜特性有關),出現潮濕、脫落等任何污染或危及導管時隨時更換,使用發汗劑者要求每48小時更換敷料,病人若帶導管洗滌時套用大規格貼膜將暴露段導管固定器和肝素帽全都貼住以防止水滲進引起感染。換膜時應壓住導管固定翼,向近心端方向撕,避免拉出導管。
4、導管的拔除
建議導管留置時間8~12周,可根據治療所需由醫生決定留置時間。
導管拔除時應從穿刺點部位輕慢拔出,立即壓迫止血,用敷料固定,每24~48小時換藥直至創口癒合,測量導管長度,觀察有無損傷或斷裂並做好記錄。
注意事項
1、局部必須做皮膚清潔、嚴格消毒。
2、穿刺時不要過淺或過深,若過深時,應在漸退針的同時抽吸筒栓,即可抽出靜脈血。若需要向股靜脈內輸注液體時,穿刺時其針頭不應垂直刺入,而應改為45°斜刺,以免穿透血管,同時,一定將針頭固定好。
3、抽血或注射完畢後,局部套用無菌棉球或紗布略加壓迫止血。
4、若穿刺時,抽出鮮紅色血液即示穿入股動脈,應另換注射器重新穿刺。
5、如需進行中心靜脈壓測定,需用較長導管且準確性較上腔靜脈差。
6、易感染,如護理不當,易引起導管性菌血症。
7、影響病人活動,不能作為長期TPN之用。
操作過程中可能出現問題的原因及處理
1、誤傷動脈:穿刺過深,誤入動脈,加壓止血。
2、導絲置入不暢:導絲前端觸及血管壁,退出少許,鏇轉導絲即可送入。
3、導管堵塞:穿刺時間過長,病人年齡偏大,血粘稠度高,在穿刺前可將導管注滿肝素鹽水後再穿刺。
4、心律失常:導管尖端位置過深所致,退出導管少許。
5、液體輸入不暢:因為導管只有一末端孔。如末端孔頂到血管壁,回血抽不出且液體滴入不暢,此時將導管外抽l~2cm,如再不暢將導管外端轉幾圈,避開靜脈壁。
置管併發症的原因及處理
1、空氣栓塞:在置管、更換正壓接頭、輸液時,嚴格排氣。
2、穿刺入動脈:因進針點和角度偏側外或解剖異位。發生誤入動脈,立即拔出,局部加壓5~10分鐘。
3、感染:與無菌技術及不及時換藥有關,免疫力低下病人。嚴格無菌技術,遵醫囑給予抗生素治療,加強換藥,細菌培養。
4、導管阻塞:藥物配伍禁忌,藥物之間不相溶,未經鹽水沖管就肝素封管,脂肪乳劑沉澱引起或血管內膜損傷,正壓封管不嚴格引起。
5、導管斷裂:血管內導管斷裂與導管質量有關;血管外導管導管斷裂,與導管摺痕或水止卡壓痕處斷裂、漏液。血管內斷裂,形成導管栓塞,開胸手術;血管外斷裂,重新更換導管。
6.股神經損傷。
